Organe inégal, asymétrique et plat, le thymus est situé dans le médiastin antéro-supérieur, allongé sur le péricarde, derrière le sternum et en avant des gros vaisseaux sanguins qui partent du cœur.
Le thymus se caractérise par une croissance importante et par une activité intense jusqu'à la puberté, après quoi, en raison de l'effet des hormones sexuelles, il devient plus petit et moins actif.
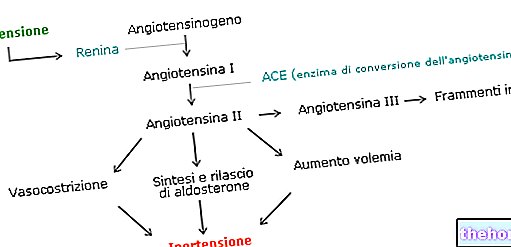
Le thymus est l'organe responsable de la maturation des lymphocytes T produits dans la moelle osseuse et transférés dans ce même thymus au cours de la vie fœtale.
Le thymus est un organe particulier, qui au cours de la vie change de taille et de composition, jusqu'à devenir, à l'âge adulte, une petite structure principalement adipeuse.
, et sous les muscles sternohyoïdien et sternothyroïdien.
Dans la période de développement maximal (puberté), le thymus s'étend du pôle inférieur de la thyroïde à la quatrième paire de cartilages costaux.
Anatomie microscopique : histologie du thymus

Le thymus a une couche de tissu conjonctif superficiel, riche en collagène et en fibres réticulaires, appelée capsule.
Sous la capsule, dans chaque lobule, il est donc possible de reconnaître deux composants cellulaires distincts, un plus externe et un plus interne :
- Le composant cellulaire le plus externe est ce qu'on appelle la zone corticale (ou cortex).
De couleur sombre au microscope, la zone corticale du thymus contient de grandes quantités de thymocytes, de cellules épithéliales réticulaires et de macrophages. - Le composant cellulaire le plus interne est la zone dite médullaire.
De couleur claire au microscope, la zone médullaire du thymus contient une petite quantité de thymocytes et, en revanche, une « abondance de cellules épithéliales réticulaires, dont certaines sont organisées en structures appelées corpuscules de Hassall.
Que sont les thymocytes ?
Les thymocytes sont les cellules du thymus responsables de l'apparition des lymphocytes T ; ils sont donc les précurseurs des lymphocytes T.
Comme on le verra plus loin, les thymocytes se forment dans la moelle osseuse et sont transférés dans le thymus, pour une maturation ultérieure en lymphocytes T, aux stades les plus avancés de la formation embryonnaire du thymus lui-même.
Que sont les cellules réticulaires épithéliales ?
Constituant l'épithélium dit thymique, les cellules épithéliales réticulaires (ou cellules épithéliales thymiques) sont les éléments cellulaires qui composent le parenchyme du thymus (le parenchyme est le composant fonctionnel d'un organe).
Les cellules épithéliales réticulaires contiennent des granules, qui semblent abriter des hormones thymiques.
Les cellules épithéliales réticulaires jouent un rôle clé dans le processus de maturation des thymocytes en lymphocytes T.
Que sont les corpuscules de Hassall ?
Les corpuscules de Hassall sont des formations concentriques de cellules épithéliales réticulaires remplies de filaments de kératine.
Leur rôle fonctionnel n'est pas encore connu avec précision.
Vascularisation du thymus
L'apport de sang oxygéné au thymus appartient aux branches (ou branches) de l'artère thoracique interne, de l'artère thyroïdienne inférieure et, parfois, de l'artère thyroïdienne supérieure.
L'artère thoracique interne est une dérivation directe de l'artère sous-clavière ; l'artère thyroïdienne inférieure dérive du tronc thyro-cervical, qui à son tour émerge de l'artère sous-clavière précitée ; enfin, l'artère thyroïdienne supérieure est une branche de l'artère carotide externe.
Quant au sang veineux sortant du thymus, il s'écoule dans la veine brachiocéphalique gauche, la veine thoracique interne et la veine thyroïdienne inférieure ; il faut cependant noter que, chez certains individus, le sang veineux sortant du thymus s'écoule directement, par de petites veines, dans la veine cave supérieure.
Les veines brachiocéphalique gauche, thoracique interne et thyroïdienne inférieure se jettent toutes dans la veine cave supérieure.
Circulation lymphatique du thymus
Le thymus n'a pas de vaisseaux lymphatiques afférents (c'est-à-dire qui atteignent le thymus), alors qu'il possède plusieurs vaisseaux lymphatiques efférents (c'est-à-dire qui partent du thymus).
Les vaisseaux efférents du thymus sont chargés de drainer la lymphe dans les ganglions lymphatiques situés près du thymus lui-même ; ces ganglions lymphatiques sont:
- Le ganglion lymphatique mammaire-parasternal;
- Le ganglion lymphatique trachéobronchique-hilaire ;
- Le ganglion lymphatique médiastinal-brachiocéphalique.
Innervation du thymus
L'innervation du thymus est minime.
Pour innerver le thymus sont des branches (ou branches) du nerf vague, des branches du segment cervical de la chaîne dite sympathique et des branches du nerf phrénique (celles-ci sont limitées à l'innervation de la partie appelée la capsule).
et la parathyroïde.A la 8ème semaine de gestation, l'épithélium thymique remonte pour prendre la position du thymus au cours de la vie, c'est-à-dire au niveau du médiastin antéro-supérieur.
Une fois le médiastin antéro-supérieur atteint, l'épithélium thymique initie la formation de lobules, qui se termine par la génération du thymus proprement dit.
Les thymocytes, en revanche, commencent à apparaître à un âge gestationnel beaucoup plus avancé (par rapport à l'épithélium thymique) ; généralement, les premiers thymocytes apparaissent lors de la formation des lobules thymiques.
Pour donner naissance aux thymocytes, c'est une lignée de cellules issues de la moelle osseuse (pré-thymocytes) qui, précisément pour la transformation en thymocytes, est transférée au niveau du futur thymus.
Des études scientifiques ont montré que l'origine des thymocytes est cruciale pour l'achèvement et le développement ultérieur de l'épithélium thymique.
Saviez-vous que...
L'iode est crucial pour le développement et l'activité du thymus.
Évolution du thymus au cours de la vie
De la naissance à la puberté, le thymus grossit, atteignant jusqu'à peser, au sommet de sa taille, même 40-50 grammes (à la naissance, il pèse environ 12 grammes).
L'augmentation de la taille du thymus coïncide avec sa plus grande activité.
Avec la puberté, donc, le thymus entame un processus d'involution (involution thymique), qui décrète une réduction drastique de la taille et un changement de composition tel que le tissu fonctionnel prend le relais du tissu adipeux.
A la fin de l'involution thymique, le thymus devient un petit organe beaucoup moins actif que dans les années précédant la puberté.
Quelles sont les causes de l'involution thymique?
L'involution du thymus est due à l'augmentation des niveaux d'hormones sexuelles circulantes, qui se produit généralement avec le début de la puberté.
Ce processus, cependant, peut également reconnaître des causes non physiologiques; parmi tous, nous signalons le SIDA, c'est-à-dire la maladie infectieuse causée par le virus de l'immunodéficience humaine (VIH).
Saviez-vous que...
La castration chimique pourrait inverser le processus d'involution thymique et restaurer l'activité du thymus.De plus, la castration chimique inhibe l'activité des gonades, qui sont les organes endocriniens responsables de la production d'hormones sexuelles.
qui contribuent à l'immunité dite à médiation cellulaire.Immunité à médiation cellulaire - qui, en plus des lymphocytes T, comprend également les macrophages, les cellules Naturel tueur et les cellules sécrétant des cytokines - fait partie de l'immunité adaptative et sert principalement à :
- Éliminer les cellules infectées par le virus ;
- Élimine les champignons, les protozoaires, les cellules tumorales et les bactéries intracellulaires ;
- Détruire les microbes survivants de l'activité phagocytaire (macrophages, neutrophiles, monocytes, cellules dendritiques et mastocytes).
Saviez-vous que...
L'immunité à médiation cellulaire est la composante du système immunitaire qui intervient dans le processus de rejet d'un organe greffé.
Maturation des lymphocytes T : les détails
La maturation des lymphocytes T opérée par le thymus peut être divisée en deux phases : une première phase, appelée sélection positive, et une seconde phase, appelée sélection négative.
Sélection positive
Lors de la sélection positive, on assiste :
- La création de récepteurs peptidiques dont le destin est de se fixer à la surface des futurs lymphocytes T et de jouer le rôle de structure de reconnaissance antigénique (un antigène est toute substance étrangère à l'organisme, pouvant menacer son état de santé).
- L'élimination de lymphocytes T potentiels présentant, en surface, des récepteurs peptidiques non fonctionnels ; il peut arriver, en effet, que le processus de création desdits récepteurs fasse des erreurs et que ces erreurs se traduisent par des lymphocytes T potentiels incapables de reconnaître les antigènes (non fonctionnel).
La sélection entre lymphocytes T fonctionnels et non fonctionnels voit comme protagoniste un ensemble de molécules connues sous le nom de complexe majeur d'histocompatibilité (CMH) ; en répliquant effectivement les antigènes connus qui pourraient menacer l'organisme, le CMH est capable de tester quels lymphocytes T possèdent la capacité de reconnaître l'antigène et lesquels, au contraire, ne le font pas.
Le test de capacité de reconnaissance est basé sur une « affinité de liaison entre le CMH lui-même et les lymphocytes T potentiels : si les lymphocytes T se lient au CMH, ils passent le contrôle et progressent en maturation ; s'ils ne se lient pas, au contraire, ils ne passent pas le contrôle. et subissent l'apoptose (mort cellulaire programmée). - Le ciblage des lymphocytes T passés sous contrôle aux lymphocytes CD8 (lymphocytes T cytotoxiques) ou CD4 (lymphocytes T auxiliaires).
La sélection positive s'effectue au niveau de la zone corticale du thymus : ce sont en effet les cellules épithéliales réticulaires présentes ici qui réalisent les processus précités.
Sélection négative
La sélection positive garantit que les lymphocytes T potentiels sont capables de reconnaître les antigènes, mais pas qu'ils sont également réactifs aux propres molécules de l'organisme (autoantigènes).
Les cellules épithéliales réticulaires de la zone médullaire du thymus sont chargées d'identifier puis d'éliminer les lymphocytes T qui reconnaissent les auto-antigènes ; ce processus fondamental pour le bien-être de l'organisme est la sélection négative.
En l'absence d'une sélection négative appropriée, les lymphocytes T capables de réagir contre les auto-antigènes survivraient et endommageraient les organes et tissus de l'organisme auquel ils appartiennent.
Les effets qui viennent d'être décrits sont appelés auto-réactivité ; L'auto-réactivité est le mécanisme physiopathologique sous-jacent aux maladies auto-immunes.
Molécules impliquées dans la maturation des lymphocytes T : les hormones thymiques
Certaines hormones sécrétées par le thymus lui-même contribuent également au processus de maturation des lymphocytes T ; parmi ces hormones, la thymosine, la thymopoïétine et la thymuline sont rapportées.
C'est en vertu de sa capacité à produire les hormones susmentionnées que le thymus fait partie des glandes endocrines.
Lymphocytes T cytotoxiques et lymphocytes T auxiliaires
Compte tenu de leur importance et puisqu'ils ont été nommés, il est nécessaire de fournir au lecteur quelques détails supplémentaires sur les lymphocytes T cytotoxiques et les lymphocytes T auxiliaires :
- Lymphocytes T cytotoxiques CD8 : ce sont des lymphocytes T capables de reconnaître les cellules infectées et de les détruire à la première personne.
- Lymphocytes T auxiliaires CD4 : ce sont des lymphocytes T qui coordonnent une réponse immunitaire uniquement sur stimulation d'autres cellules du système immunitaire (macrophages, lymphocytes B et cellules dendritiques) ; la réponse qu'ils déclenchent consiste par ailleurs en une libération de cytokines, dont le destin est d'activer davantage d'autres éléments du système immunitaire (ex : leucocytes, cellules B mémoire, etc.).
Les lymphocytes T auxiliaires CD4 sont donc des modulateurs de la réponse immunitaire.
Que se passe-t-il après la maturation des lymphocytes T ?
Une fois leur maturation terminée, les lymphocytes quittent le thymus et se propagent dans le sang, la lymphe et les organes lymphoïdes secondaires (par exemple la rate, les ganglions lymphatiques et les amygdales).
Pourquoi l'involution physiologique du thymus ne vous expose-t-elle pas aux infections ?
Comme décrit ci-dessus, à un moment de la vie (puberté), le thymus devient plus petit et perd presque complètement son activité (involution thymique).
L'involution physiologique du thymus ne compromet cependant pas l'efficacité de l'immunité à médiation cellulaire mise en œuvre par les lymphocytes T et ne détermine en aucun cas une plus grande exposition aux infections.En voici les raisons :
- Jusqu'à la puberté, le thymus est si actif qu'il produit également des lymphocytes T pour les années futures de la vie adulte ;
- L'activité que conserve le thymus à l'âge adulte est minime, mais toujours suffisante pour garder intact le patrimoine lymphocytaire T produit dans les premières années de la vie.
Ce qui vient d'être décrit ne s'applique bien entendu pas dans le cas d'une « involution thymique précoce : lorsque le thymus régresse plus tôt que prévu, il n'y a pas » le temps nécessaire pour constituer un patrimoine de lymphocytes T qui peut aussi être dépensé en années à venir, la personne concernée sera donc plus sensible aux infections.
DiGeorge, myasthénie grave et kystes thymiques.Thymome
Le thymome est le nom de toute tumeur qui résulte de la prolifération incontrôlée d'une des cellules épithéliales du thymus.
Généralement, le thymome est une tumeur maligne et le reste ; bien que rarement, cependant, il peut se transformer en une forme maligne et devenir un carcinome invasif et très dangereux.
Associé chez 20 % des patients atteints de myasthénie grave, le thymome touche majoritairement les adultes de plus de 40 ans et d'origine asiatique.
En raison de l'effet de masse de la tumeur, les symptômes et signes typiques du thymome consistent en : compression de la veine cave, dysphagie, toux et douleurs thoraciques.
Pour le diagnostic du thymome, les tests d'imagerie tels que les tomodensitogrammes, les IRM et les radiographies sont essentiels.
Parmi les traitements qui peuvent être adoptés en cas de thymome, il y a la chirurgie, la chimiothérapie et la radiothérapie.
Syndrome de Di George
Le syndrome de DiGeorge est une maladie génétique caractérisée par l'absence (délétion) d'une partie du chromosome 22.
En raison de l'absence d'un tronçon du chromosome 22, le syndrome de DiGeorge est associé à de nombreuses malformations congénitales, dont l'aplasie du thymus.
L'aplasie du thymus consiste en l'absence du thymus et implique une forme d'immunosuppression primaire, qui expose clairement le patient à des infections répétées.
Le syndrome de DiGeorge provoque également des malformations cardiaques congénitales, des anomalies faciales, une fente palatine et une hypoparathyroïdie.
Myasthénie grave
La myasthénie grave est une maladie chronique caractérisée par la fatigue et la faiblesse de certains muscles du corps humain.
La myasthénie grave est une maladie auto-immune; elle est due, en effet, à la présence de certains auto-anticorps qui bloquent les récepteurs post-synaptiques de la jonction neuromusculaire et inhibent ainsi les effets excitateurs de l'acétylcholine.
Au moins pour certains patients, le thymus semble jouer un rôle dans l'étiologie de la myasthénie grave : dans un pourcentage important de cas, en effet, il existe une hypertrophie du thymus (hyperplasie) et/ou l'apparition d'un thymome.